長瀧氏やWelchといった過剰診断論者はどこがおかしいのか〜世界や韓国の甲状腺がんの増加に関して〜
さて前回のエントリでも書いたように、福島県甲状腺調査での小児甲状腺がんは多発が明らかになりました。
当事者への詳細なインタビューはDAYS JAPAN7月号にもあるので、ぜひ一読をお勧めします。
DAYS JAPAN 2015年 07 月号 [雑誌]
こういう状況になっても相変わらず無責任な「過剰診断論」をばら撒こうとする人たちがいますが、そういう中でも専門家を名乗りつつやっている方々は特に悪質と言えるでしょう。
たとえば長瀧重信氏。
官邸のHPを利用して、あたかも福島の例が過剰診断であるかのような印象操作をしていますが、情報も偏っている上に、論理的にもかなり歪んでいます。
http://www.kantei.go.jp/saigai/senmonka_g78.html
たとえば以下のくだりをみてみましょう。
甲状腺癌と診断され、手術される患者の数は確実に増えているにも関わらず、甲状腺癌の死亡率は減少していません。少なくとも手術される患者の増加に比べて死亡率の減少は、はるかに緩やかです。その結果、「手術しなくても死亡しない患者」が手術されているのではないか、という考えも出てきました。
一読して、なにか変だな、と感じませんでしたか? それは妥当な反応です。
まずここで「死亡率」という言葉が使われていますが、文章の中では一切定義されていません。もちろん「率」というのは母数が明らかにならなければ意味を成しませんが、ここでは甲状腺がん患者の話をしているわけですから、二つの可能性があります。
1. 人口当たりの死亡率(国や自治体などの人口を母数とする)
2. 患者数当たりの死亡率(ある範囲の患者を母数とする)
なぜか死亡率は1.の定義しかないようなことを言っている人もいるようですが、LancetだろうとNEJMだろうと患者を母数とした死亡率(mortality)を用いた論文は普通にありますから、なにかの勘違いをしているのでしょう。
http://www.sciencedirect.com/science/article/pii/S0140673613608971
http://www.nejm.org/doi/full/10.1056/NEJMoa1412278
ではまず1.の解釈で上の部分を読んでみましょう。
「甲状腺癌と診断され、手術される患者の数は確実に増えている」
うん、甲状腺がん患者が増えていると。
「にも関わらず、甲状腺癌の死亡率は減少していません。」
なるほど患者が増えて、人口当たりの死亡率が減少しない…と。おや…?
それ、「にも関わらず」じゃなくね?
普通に考えて、甲状腺がん患者が増えた時、人口当たりの甲状腺がん患者の死亡率が減らないのは、別になにも不思議ではないですよね。
ここに逆接を使うのはおかしいわけです。
長瀧氏はこの「減らない」ことを理由に『「手術しなくても死亡しない患者」が手術されているのではないか』という主張を引き出していますが、「手術しなければ死亡する甲状腺がん」が増えていても人口当たりの甲状腺患者の死亡率は「減らない」のですから、「減らない」は理由になっていないわけです。死亡率が「減らない」ことからはこういった判断はできない、ということです。
では2.で解釈するとどうなるでしょうか。この場合少し様相は違ってきます。患者当たりの死亡率で考えると、「手術しなくても死亡しない患者」が増えている場合は死亡率がその分「減っていく」ことになります。患者数は増えても死亡しないわけですから、当然ですね。ですからこの場合死亡率が「減らない」ことを判断の理由とすることができるのですが、結論は逆になってしまうのです。死亡率が減らないということは、「手術しなくても死亡しない患者」ではない、ということになります。
このように、「死亡率」をどちらに解釈しても、長瀧氏の論理は破綻してしまいます。
なぜこうなってしまったのでしょうか?
その理由はおそらく、
その理由として、1985年頃には、主として症状のある患者、見たり触ったりして発見される癌が手術されていた のに対し、その後の医療技術の発展により、症状のない人でも超音波検査、針生検による細胞診で診断されるようになったからであると考えられています。まさ に早期診断、早期治療の結果です。
とあるように、甲状腺がん患者の増加について真の増加を一切排除し、検診や過剰診断に帰してしまおうとする姿勢にあると思われます。
世の中にはそのような主張をする人物もいますが、コンセンサスにはなっておらず、せめてそういう議論がある、というのが最低限のところでしょう。しかもその議論をきちんと追えば、過剰診断を主張する論理にはかなり難があることもわかります。
では今度はそのへんを見ていきましょう。
ココが変だよWelchの過剰診断論
さてまず、過剰論者が持ち出すこちらの総説を見てみましょう。
Overdiagnosis in Cancer
http://jnci.oxfordjournals.org/content/102/9/605.long
ここで過剰診断は以下のように定義されています。
Overdiagnosis is the term used when a condition is diagnosed that would otherwise not go on to cause symptoms or death. Cancer overdiagnosis may have of one of two explanations: 1) The cancer never progresses (or, in fact, regresses) or 2) the cancer progresses slowly enough that the patient dies of other causes before the cancer becomes symptomatic. Note that this second explanation incorporates the interaction of three variables: the cancer size at detection, its growth rate, and the patient’s competing risks for mortality.
要約すると、
過剰診断とは症状や死につながらない病気を診断することで、がんの場合は1)決して進行しないあるいは退行するがん、または2)非常にゆっくりと進行し、症状が出るまでに患者が別の原因で死亡するようながん。ただしがんのサイズや増殖速度、患者の死亡リスクとといった要素を合わせて考慮しなくてはならない。
ということになります。この定義は概ね納得のいくものといえます。
ところがWelchらの議論は、だんだんおかしな方向に進んでいきます。
たとえば誰かさんも好きなこのグラフ。

Welchらはこのグラフのパターンで過剰診断を判断できると主張するわけですが、そも「死亡数」しか考えていない時点で、「症状」も勘案すべき過剰診断の定義からすでに外れてしまっています。
またたとえばこういうグラフがあったとします。青ががん患者数、赤がそれによる死亡数です。

これはパターンとしては明らかにBの過剰診断にみえますが、実際にはがん患者数(10000→30000)に比例して死亡数(100→300)も増えており、A「真の増加」です。つまり患者当たりの死亡率がもともと低い場合、こういったパターンでの区別は意味をなさないわけです。
彼らはまた米国の甲状腺がんのグラフを出し、この論理で人口当たりの死亡率が変化しないから過剰診断だと主張しています。
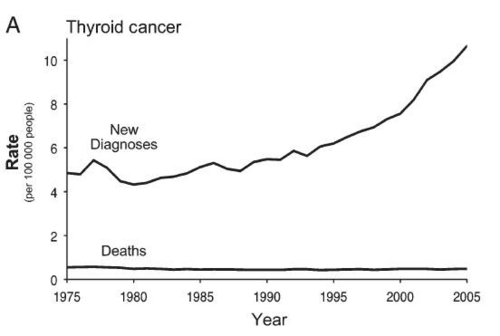
しかしデータをきちんと見ると、それはあまりにも粗雑な単純化であることがわかってきます。
まず人口当たりの死亡率ですが、こちらに生データがあります。
http://seer.cancer.gov/csr/1975_2012/browse_csr.php?sectionSEL=26&pageSEL=sect_26_table.06.html
これをみると、女性では減少傾向であるのに対し、男性では逆に増加していることがわかります。
これらを足して「変化がない」とすることは果たして科学的といえるでしょうか?
たとえばこちらの総説ではWelchらと違って、検査を原因とするには無理な点についても詳しく議論されています。
Worldwide Increasing Incidence of Thyroid Cancer: Update on Epidemiology and Risk Factors
http://www.hindawi.com/journals/jce/2013/965212/
(i) Large tumors are also increased
(ii) The incidence of large size and advanced stage cancers is not decreased, as expected when early diagnosis is more frequent
(iii) Only the papillary histotype of thyroid cancer is increased
(iv) Increased incidence is not proportionally distributed for age and gender (secular trend is greater for females and a birth cohort pattern is present)
(v) Improved accuracy of cancer registration should have produced similar effects also for other tumors
(vi) Mortality rate
(1) stable mortality rate may result from early diagnosis and better treatment counteracting the effect of the increased cancer number
(2) thyroid cancer progression is very slow and increased incidence would affect mortality only after decades
(3) recent data indicate that mortality is increasing, specially in males
小さなサイズのみならず大きなサイズのがんも増えていること、進行したがんも減っていないこと、「甲状腺がん」といってもいろいろな種類があるわけですが、なかでもなぜか乳頭がんのみが劇的に増加していることなどなど。
これらの重要な要素を無視して、あの極度に単純化したグラフから過剰診断を言おうとするのはさすがに乱暴だと言わざるを得ません。
実際WelchらはJAMA (米国医師会雑誌)やJAMA Otolaryngol Head Neck Surgでも同様の主張を繰り返していますが、ここでは
this conclusion is premature(この結論は早計である)
http://jama.jamanetwork.com/article.aspx?articleid=203371
あるいは
In the article by Davies and Welch, “Current Thyroid Cancer Trends in the United States,” the authors draw some questionable conclusions and make potentially dangerous suggestions. (著者らは疑問のある結論を導き、潜在的に危険な示唆をしている)
http://archotol.jamanetwork.com/article.aspx?articleid=1888656
などという辛辣なコメントがついています。
さてWelchらは韓国の甲状腺がんについても過剰診断キャンペーンを張っています。
Korea's Thyroid-Cancer “Epidemic” ― Screening and Overdiagnosis
http://www.nejm.org/doi/full/10.1056/NEJMp1409841
こちらでもまたおなじみの例の死亡率が変わりませんグラフを出してくるわけですが、そもそも韓国で甲状腺がんの人口当たり死亡率に変化がないのか、という点にすら疑問があります。
Standardized Thyroid Cancer Mortality in Korea between 1985 and 2010
http://synapse.koreamed.org/DOIx.php?id=10.3803/EnM.2014.29.4.530
こちらの分析では、
Thyroid cancer mortality increased until 2000 in Korea. It started to decrease from 2000.(韓国では2000年までは甲状腺がんでの死亡率は増加、それ以降は減少している)
とされています。
またWelchらはスクリーニングが行なわれた地域で発見率が高い、ということから過剰診断を主張しようとしていますが、甲状腺がんは発病すればすぐに重篤な症状が出るような疾患ではなく、増加しても成人では症状が出るまでに相当な年数がかかるわけですから、増加の過程においてスクリーニングで発見率が上がるのは当たり前で、これも理由になっていません。
その後、JAMA(米国医師会雑誌)の甲状腺がん検診に関する総説が出ましたが、Welchらのこの論文は「study designに問題あり」として根拠から除外されています。

Screening for Thyroid Cancer: Updated Evidence Report and Systematic Review for the US Preventive Services Task Force.
https://www.uspreventiveservicestaskforce.org/Page/Document/final-evidence-review159/thyroid-cancer-screening1
こんな粗雑なグラフと考察ではさもありなん、といったところですね。
その後、Welchは以下のように論文不正が発覚し、大学を辞職したとのことです。そういう人物の粗雑な議論であったということでしょうね。
Dr. Gilbert Welch, prominent researcher, plagiarized colleagues' work - STAT
Dartmouth College investigation has concluded that Dr. H. Gilbert Welch, one of the country’s most prominent health care policy scholars, committed research misconduct in connection with a paper published in a top medical journal.
韓国の甲状腺がん、実際のところ
確かに韓国での甲状腺がんの増加は非常に顕著であって、当然ながら現地の研究者も詳細な分析をしています。
こちらでは1962 年から 2009 年までの韓国での甲状腺がんについて分析していますが、やはり検査の増加では説明できない多くの要素が見て取れます。
Changes in the Clinicopathological Characteristics and Outcomes of Thyroid Cancer in Korea over the Past Four Decades
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3704118/
韓国で成人に対する無料または安価な検診プログラムが開始されたのは99年。それまでも増加傾向は続いていましたが、2004年を超えたあたりから特に急激な伸びが見えるようになります。しかし韓国でもやはり増加している甲状腺がんの大半は乳頭がんで、甲状腺がん全般が均一に増加しているわけではありません(FIG.1)。
また、1cm未満や1-1.9cmのがんの数は急激に伸びていますが、かといって2004年まで2cm以上のがんもやはり増え続けており、やや減少に転じた2004年以降も小さいがんが増えた分ほどの減少があるわけではありません(FIG.3)。

さらに時代別、大きさ別に甲状腺がんのリンパ節転移(LN:lymph-node involvement)と甲状腺被膜外浸潤(ETE:extrathyroidal extension)を整理したこのグラフを見ると、転移は1999年以降の1cm未満のがんおいてやや減ってはいますが、それは90年以前からの減少傾向以上のものではなく、1-2cmでは変わらず、2cm以上では増えています。浸潤にいたっては1cm未満でもほとんど減らず、1-2cmにいたってはやはり増えています。
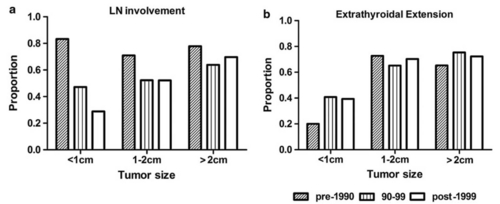
無論、転移したり浸潤するようながんは進行しないがんなどではなく、症状が出ないがんとも言えません。
韓国では小児の甲状腺がんも増えています。
ちょうど昨年、福島県立医科大らが主催した「放射線と甲状腺がんに関する国際ワークショップ」でも、「韓国での小児甲状腺がん:最近の調査結果」と題する現地韓国の研究者からの発表があったので、少し見てみましょう。
http://fukushima-mimamori.jp/conference-workshop/2014/08/000143.html
さて福島の甲状腺検査では「数十倍のオーダーで多い」とされた小児甲状腺がんですが、韓国でも2001~2010年で2.5倍に増加しているそうです。
しかしアジア最大がん治療センターを持つといわれる韓国のサムスン医療院1995~2013年における小児甲状腺がんの診断経緯をみると、エコーで発見されたのは12%に過ぎないことがわかります。
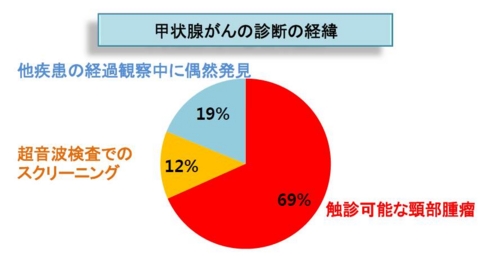
このように、韓国においても甲状腺がんの増加は検診による見かけのものではなく、「真の増加」であることを示すデータがいろいろと出ています。もちろん検診によって発見が早まる効果も否定できませんが、それは真の増加を否定するものではなく、過剰診断を示すものともいえないわけです。
こちらをみると韓国の手術基準は甲状腺がんのサイズ1-0.5cmで100%、0.5cm以下でも92.6%と日本に比べると積極的なようですから、
Practical Management of Well Differentiated Thyroid Carcinoma in Korea
https://www.jstage.jst.go.jp/article/endocrj/55/6/55_K08E-188/_article
たとえば隈医院のように成人の転移浸潤のない微小がんについて経過観察の選択肢を設ける、というような考慮はあってもいいかもしれません。しかし大半が過剰診断であるかのような主張は症例レベルの検討を無視した極度の単純化によるもので、まともな医師や科学者であれば与しないでしょう。
さてこのような増加の原因については、まだはっきりとはわかっていませんが、いくつかの示唆はなされています。
一つは、ワークショップの発表でも触れられていたように、CTの回数増加が疑われています。
たとえばこちらによると、米国ではCTの回数が年10%程度ずつ、韓国では年11~31%ずつ増加しているとされています。
CT Radiation Dose Optimization and Estimation: an Update for Radiologists
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3253393/
またこちらは韓国の大学病院小児救急科でのCT使用に関する論文ですが、
Trends of CT Use in the Pediatric Emergency Department in a Tertiary Academic Hospital of Korea during 2001-2010
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3484298/
2001年から2006年までにトータルで92%の増加を示しており、しかも部位別にみると顔面骨に対するCTは3188%(!)と、極めて急激な増加を示しています。
先のワークショップでは韓国では遺伝的バックグランドとして欧米よりも感受性が高い可能性にも触れられています。特に韓国で多いとされるBRAF遺伝子変異については、前回書いたように鈴木眞一氏の学会発表でも福島の発症例で割合が高いことが示唆されており、関連が気になるところです。
また先日の裁判で根拠とされたように、十分なデータではないものの原発からの距離と甲状腺がんの発症に相関がみられるとの報告もあるようです。
http://www.asahi.com/articles/ASH685SK9H68PTIL02K.html
Cancer Risk in Adult Residents near Nuclear Power Plants in Korea - A Cohort Study of 1992-2010
http://jkms.org/DOIx.php?id=10.3346/jkms.2012.27.9.999
現実は実験室のように管理されているわけではありませんから、こういった複数の要因が絡み合った結果なのかもしれません。
悪質な過剰診断論者にご注意!
結局のところ、世界的なまた韓国における甲状腺がんの増加には真の増加が関わっていることは否定されておらず、検査による発見数増加があったとしても、それが「過剰診断」であると示されたわけでもない、というのが現在における妥当な見解といえるでしょう。
すなわち韓国の甲状腺がん増加を過剰診断と単純に断ずるのはそれ自体偏った不正確な知識というべきですし、ましてやそれを福島の甲状腺検査と関連付けるかのような言動は悪質なミスリードとしか言いようがありません。
先日書いたように福島甲状腺検査におけるプロトコルはすでに考えられる最大限まで過剰診断・過剰治療に配慮した形になっており、それでもこれだけの小児甲状腺がんが出ているという状況をよく考えるべきです。
そういう中で、症例レベルの検討すらしていないWelchらの極端な単純化を批判的に読むこともできず、安易な過剰診断論を振りまく「専門家」らの行為は、今や“make obviously dangerous suggestions”といっても差し支えないものでしょう。
ちなみに、例の人はというと…
https://twitter.com/NATROM/status/576577790146781185
ぶっちゃけ、集団によっては甲状腺癌の死亡率が上がってるとか下がってるとか、実にどうでもいい。そんな集団がいくつかあったところで、大人の甲状腺癌に過剰診断が存在するという主張は覆せない。それよりも「子供は違うよね」で事足りる。
どうやら患者さんの死亡率などどうでもいいらしいです。こりゃダメだ。
ちなみに、「大人の甲状腺癌に過剰診断が存在するという主張は覆せない」は間違い。そもそも「過剰診断」の証明自体ができていないのですから、100%の精度では「否定も肯定もできない」が正しい認識です。
また子どもの甲状腺がんと成人のものとの違いについては2013年に解説済み。
http://d.hatena.ne.jp/sivad/20130311/p1